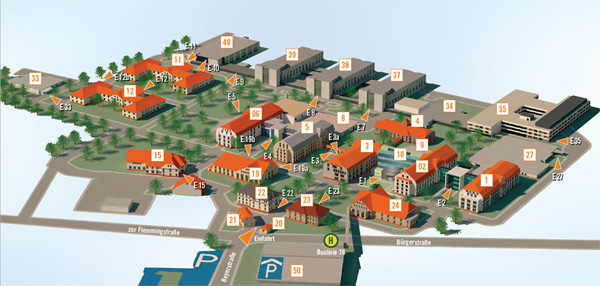
Dresdner Straße 178
Für Erwachsene: 0371 - 333 12600 (Haus 2) Für Kinder: 0371 - 333 12200 (Haus 8)Für alle dringenden und lebensbedrohlichen medizinischen Notfälle (Flemmingstraße 2)
Telefon 0371 - 333 35500Für kardiologische Notfälle (zum Beispiel Herzinfarkt)
Telefon 0172 - 377 2436Flemmingstraße 2 (N022/Haus 1)
Telefon 0371 - 333 36328Bereitschaftspraxis der KVS
Allgemeinmedizinischer BehandlungsbereichAugenärztlicher Behandlungsbereich
Chirurgischer Behandlungsbereich
HNO-ärztlicher Behandlungsbereich
Kinderärztlicher Behandlungsbereich
Flemmingstraße 4, Haus B (Zugang über Seiteneingang Haus B)
weitere Informationen unter: bereitschaftspraxen.116117.de
Dresdner Straße 178
Für Erwachsene: 0371 - 333 12600 (Haus 2) Für Kinder: 0371 - 333 12200 (Haus 8)Für alle dringenden und lebensbedrohlichen medizinischen Notfälle (Flemmingstraße 2)
Telefon 0371 - 333 35500Für kardiologische Notfälle (zum Beispiel Herzinfarkt)
Telefon 0172 - 377 2436Flemmingstraße 2 (N022/Haus 1)
Telefon 0371 - 333 36328Bereitschaftspraxis der KVS
Allgemeinmedizinischer BehandlungsbereichAugenärztlicher Behandlungsbereich
Chirurgischer Behandlungsbereich
HNO-ärztlicher Behandlungsbereich
Kinderärztlicher Behandlungsbereich
Flemmingstraße 4, Haus B (Zugang über Seiteneingang Haus B)
weitere Informationen unter: bereitschaftspraxen.116117.de
-
Medizin & Pflege
-
Kliniken
-
Allgemein- und Viszeralchirurgie
-
Anästhesiologie, Intensivmedizin und Schmerzmedizin
-
Augenheilkunde
-
Frauenheilkunde und Geburtshilfe
-
HNO-Heilkunde, Kopf- und Halschirurgie
-
Innere Medizin IKardiologieKlinik für Innere Medizin I:Kardiologie / Angiologie / Intensivmedizin
-
Innere Medizin II
-
Innere Medizin IIIHämatologie, Onkologie und ZelltherapieKlinik für Innere Medizin III:
-
Innere Medizin IVPneumologieKlinik für Innere Medizin IV:Pneumologie / Intensivmedizin / Onkologie / Allergologie / Schlaf- und Beatmungsmedizin
-
Infektions- und Tropenmedizin
-
Innere Medizin VNephrologieKlinik für Innere Medizin V:Nieren- und Hochdruckerkrankungen
-
Kinder- und Jugendmedizin
-
Kinder- und Jugendchirurgie und –urologie
-
Geriatriezentrum
-
Mund-Kiefer-Gesichtschirurgie / Ästhetische und wiederherstellende Chirurgie
-
Neurochirurgie
-
Neurologie
-
Nuklearmedizin
-
Orthopädie, Unfall- und Handchirurgie
-
Psychiatrie, Verhaltensmedizin und Psychosomatik
-
Psychiatrie, Psychosomatik und Psychotherapie des Kindes- und Jugendalters
-
Radioonkologie
-
Thorax-, Gefäß- und endovaskuläre Chirurgie
-
Zentrale Notaufnahme
-
-
Institute & Abteilungen
-
Behandlungszentren
-
Adipositas-Zentrum
-
Ambulantes OP-Zentrum
-
Beatmungs- und Weaningzentrum
-
Brachytherapiezentrum
-
Brustzentrum
-
Diabeteszentrum
-
Dialysezentrum/ KfH-Nierenzentrum
-
Eltern-Kind-Zentrum
-
Endoprothetikzentrum
-
Gefäßzentrum
-
Herzkatheterlabor
-
Interdisziplinäres Schädelbasis- und Hypophysenzentrum
-
Kopf-Hals-Tumorzentrum
-
Lungenkrebszentrum
-
Makulazentrum
-
Mitteldeutsches Lungenzentrum
-
Neuroonkologisches Zentrum
-
Onkologisches Centrum Chemnitz
-
Porphyriezentrum
-
Sarkomzentrum
-
Schmerztherapie
-
Stroke Unit / Schlaganfallzentrum
-
Viszeralonkologisches Zentrum
-
Wirbelsäulenzentrum
-
Wundzentrum
-
Zentrum für Hämatologische Neoplasien
-
Zentrum für Palliativmedizin
-
Zentrum Schlafmedizin
-
-
Ambulante spezialfachärztliche Versorgung (ASV)
-
ASV GIT für Patienten mit Tumoren des Verdauungstraktes und der Bauchhöhle
-
ASV Gyn für Patienten mit gyn. Tumoren und Brustkrebs
-
ASV Lunge / Thorax für Patienten mit Tumoren der Lunge und des Thorax
-
ASV Kopf / Hals für Patienten mit Kopf-Hals-Tumoren
-
ASV CED für Patienten mit chronisch entzündlichen Darmerkrankungen
-
ASV für Patienten mit neuromuskuläre Erkrankungen
-
-
Pflege
-
Studien & Forschung
-
-
-
Patienten & Besucher
-
-
-
-
Aufenthalt & Behandlung
-
-
Service am Standort
-
Informationen für Angehörige & Besucher
-
Parken & Lagepläne
-
-
Das Klinikum
-
Über uns
-
Wir bauen für Sie
-
Medizinisches Qualitäts- und Risikomanagement
-
-
Aktuelles
-
-
-
Fort- und Weiterbildungen
-
-
-
Ausbildung & Karriere
-
Stellenangebote
-
Ihre Möglichkeiten als Arzt
-
Angebote für Studierende
-
Unsere Angebote für Studierende im Überblick
-
Praktisches Jahr
-
Famulatur
-
MEDiC – Medizin studieren in Chemnitz
-
Duales Studium Hebammenkunde
-
Duales Studium Physician Assistant
-
Duales Studium Pflege (B.Sc.)
-
Internationales Medizinstudium
-
Medical Engineering
-
Biomedizinische Technik
-
Duales Studium Gesundheits- und Sozialmanagement
-
Deutschlandstipendium
-
-
Ausbildung im Konzern
-
Unsere Ausbildungsrichtungen im Überblick
-
Generalistische Pflege (GP)
-
Krankenpflegehilfe (KPH)
-
Operationstechnische Assistenz (OTA)
-
Medizinische/r Technologe/in für Laboratoriumsanalytik (MT-L)
-
Medizinische/r Technologe/in für Radiologie (MT-R)
-
Medizinische/r Technologe/in für Funktionsdiagnostik (MT-F)
-
Anästhesietechnische Assistenz (ATA)
-
Physiotherapie
-
Medizinische Berufsfachschule
-
Wichtige Unterlagen zur Bewerbung
-
-
Berufsorientierung & Praktikum
-
Wir als Arbeitgeber
-
Informationen für Patienten
Stationäre Aufnahme
| Haus | Station | Telefon | ||
|---|---|---|---|---|
| 01 | K010 | 333 42511 | ||
| 01 | K011 | 333 42403 | ||
| 01 | K012 | 333 42531 | ||
| 01 | K015 | 333 42601 | ||
| 02 | K022 | 333 42240 | ||
| 02 | K023 | 333 42250 |
Am Tag der Aufnahme:
- Bitte melden Sie sich am Aufnahmetag in der Krankenhausaufnahme an. Die Patientenanmeldung befindet sich ebenerdig im Haupteingang (E1) des Hauses 10.
- Zur pflegerischen Aufnahme in die Klinik für Innere Medizin I gehen Sie bitte zur Pflegeaufnahme. Diese befindet sich in der 1. Etage zwischen Haus 01 und Haus 02 (Verbinder)
- Nach erfolgter Aufnahme werden Sie auf die entsprechende Station geleitet.
Hinweis: Bitte bringen Sie zum Aufnahmetag Ihre Chipkarte und einen Einweisungsschein mit.
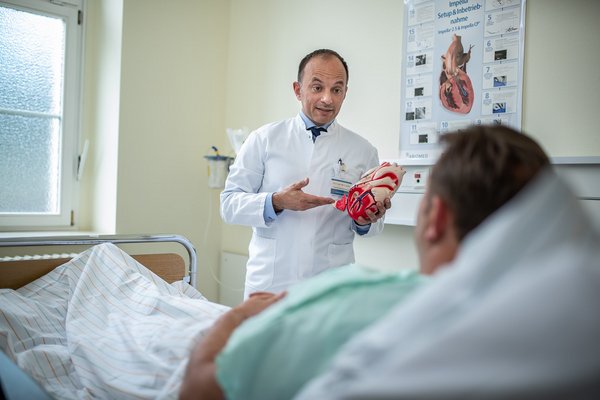
Was passiert im Herzkatheterlabor?
Herzkatheteruntersuchung
Wann benötige ich eine Herzkatheteruntersuchung?
Sollte ihr Hausarzt oder ihr Kardiologe einen krankhaften (pathologischen) Befund anhand von EKG, Ergometrie, Ultraschall des Herzens oder anderen Untersuchungen (CT, MRT oder Szintigraphie) festgestellt haben, wird er sie zu einer Herzkatheteruntersuchung einweisen. Oftmals zeigen Patienten aber auch typische klinische Symptome, wie ein Engegefühl in der Brust in Ruhe oder unter Belastung. Daher wird die Indikation zur Herzkatheteruntersuchung aufgrund des Verdachts auf eine Koronare Herzerkrankung erfolgen, kann aber auch aufgrund anderer krankhafter Befunde wie Lungenhochdruck (pulmonale Hypertonie), einer eingeschränkten Herzleistung (Herzinsuffizienz) oder aber auch auffälligem Herzmuskelgewebe.
Wie läuft eine Herzkatheteruntersuchung ab?
Zum vereinbarten Termin werden Sie in der Regel morgens in unserer Klinik aufgenommen. Meist ist auch ein leichtes Frühstück möglich, Trinken (Wasser) sowie Tabletteneinnahme ist jederzeit möglich.
Über eine Punktion einer Arterie, meist der Armarterie (Arteria radialis, alternativ A. femoralis) wird ein dünner Katheter bis vor das Herz und dessen Herzkranzgefäße geführt. Anschließend wird Röntgenkontrasmittel in die Herzkranzgefäße gespritzt und diese unter Röntgendurchleuchtung dargestellt. Hierbei können Engstellen der Herzkrangefäße diagnostiziert und ggf. in derselben Sitzung mittels Implantation einer kleinen Gefäßstütze (Stent) behandelt werden. Anschließend werden die Katheter entfernt und mit einem Armband die Punktionsstelle verschlossen. Regelhaft können Sie nach einem derartigen Eingriff bereits am nächsten Tag die Klinik wieder verlassen. Eine derartige Untersuchung dauert meist 45min.
Des Weiteren können bei einer Herzkatheteruntersuchungen auch die Druckwerte der Herzhöhlen und der Lungenstrombahn sowie die Herzleistung gemessen werden. Dadurch lassen sich individuelle Therapien verschiedener Erkrankungen ableiten.
Chronische Verschlüsse der Koronararterien (Chronic Total Occlusion, CTO)
In einigen Fällen stellt ihr behandelnder Kardiologe einen bereits länger bestehenden Verschluss einer Herzkranzarterie dar. In Abhängigkeit des Befundes kann die Entscheidung zur kathetergestützten Wiedereröffnung des verschlossenen Gefäßes erfolgen. Bei dieser, oftmals etwas aufwendigeren Prozedur werden mit speziellen Drähten und Kathetern der Verschluss passiert und mittels Implantation einer Gefäßstütze (Stent) das Gefäß offengehalten. Dadurch wird die Blutversorgung wieder hergestellt und die Beschwerden des Patienten gebessert.
Geschützte Koronarintervention („Protected PCI“)
Bei einigen Patienten befinden sich die Engstellen der Koronargefäße an einer bedeutsamen Stelle. Hierbei ist meist der Stamm der linken Koronararterie betroffen, der etwa 2/3 des gesamten Herzmuskels mit Blut versorgt. Daher sind Eingriffe in diesem Bereich mit einem etwas erhöhtem Risiko verbunden. Je nach Anatomie der Engstelle, Herzleistung, Begleiterkrankungen und Patientenwunsch werden diese Befunde im Team besprochen. Bei der Entscheidung, die Engstellen mittels Herzkatheter zu versorgen, kann zur kurzzeitigen Unterstützung eine kardiale Mikroaxialpumpe (Impella®) verwendet werden, die die Herzleistung während des Eingriffs unterstützt, wodurch die gesamte Prozedur sicherer verläuft. Nach Beendigung der Untersuchung wird die Unterstützungspumpe noch im Herzkatheterlabor entfernt und die Punktionsstelle mittels eines besonderen Naht-Verschlusssystems verschlossen. In der Regel können die Patienten nach 1-2 Tagen die Klinik wieder verlassen.
Myokardbiopsie
Was ist eine Myokardbiopsie und bei wem wird sie durchgeführt?
Bei einer Myokardbiopsie werden Proben aus dem Herzmuskel entnommen, damit diese anschließend in einem Labor untersucht werden können. Die Probe aus dem Herzmuskel gibt vor allem Aufschluss über entzündliche Veränderungen des Herzmuskels oder angeborenen Herzerkrankungen, welche mit einer Zunahme der Herzwanddicke einhergehen.
Aber auch bei Patienten mit unklarer Herzschwäche kann diese Untersuchung angezeigt sein.
Wie erfolgt die Myokardbiopsie?
Die Myokardbiopsie erfolgt im Rahmen einer Herzkatheteruntersuchung. Der Zugangsweg zum Herzen ist abhängig vom Ort der Probenentnahme. Werden Proben aus dem rechten Herzen entnommen erfolgt dies über eine Vene, beim linken Herzen über eine Arterie. Die Zugangsstelle wird vor der Punktion örtlich betäubt. Nach der Punktion des Gefäßes kann ein Kathetersystem bis kurz vor das Herz gebracht werden. Über eine kleine Zange können anschließend unter Röntgenkontrolle kleine Proben aus dem Herzmuskel entnommen werden. Es werden meist zwischen vier und sieben Gewebeproben entnommen. Proben mit einer Größe < 1mm sind dabei ausreichend. Schmerzen am Herzmuskel sind bei der Probenentnahme nicht zu erwarten.
Sind Nebenwirkungen bei der Myokardbiopsie zu erwarten?
Die Myokardbiopsie ist eine sichere Untersuchungsmethode mit hohem diagnostischem Wert. Die Rate an schweren Beeinträchtigungen ist sehr gering.
Mitra Clip Verfahren
Was ist eine Mitralklappeninsuffizienz?
Die Mitralklappeninsuffizienz bezeichnet eine Undichtigkeit der Mitralklappe. Nach der Aortenklappenstenose ist sie der zweithäufigste erworbene Herzklappenfehler. Die gesunde Mitralklappe wirkt als Ventil. Sie reguliert den Blutfluss aus dem linken Vorhof des Herzens in die linke Herzkammer. Besteht eine Undichtigkeit (Insuffizienz) der Mitralklappe, so wird dieser Kreislauf gestört und ein Teil des Blutes fließt zurück in den linken Vorhof und den Lungenkreislauf. Unsere Patienten schildern dann oft ein Gefühl von Kurzatmigkeit (Dyspnoe). Und auch die körperliche Belastbarkeit ist eingeschränkt. Besteht eine schwerwiegende Mitralinsuffizienz über eine längere Zeit geht führt dies in der Regel zu einer Herzschwäche (Herzinsuffizienz).
Wann wird das Mitra Clip Verfahren angewendet?
Das Standardverfahren zur Behandlung einer schweren Mitralinsuffizinez ist die Operation.
Aber vor allem bei älteren Patienten, Patienten mit Begleiterkrankungen oder solchen mit einer bereits eingetretenen Herzschwäche, ist das Risiko einer chirurgischen Operation deutlich erhöht
Für diese Patienten stellt das kathetergestützte Mitra Clip Verfahren eine mögliche Therapiealternative dar, den Schweregrad der Mitralinsuffizienz und damit die Luftnot zu verringern.
Bin ich für das Mitra Clip Verfahren geeignet?
Ob ein Patient für ein Mitra Clip Verfahren in Betracht kommt, hängt zunächst vom Schweregrad der Mitralinsuffizienz ab. Diese wird mittels 3D Echokardiographie über die Speiseröhre (transösophageale Echokardiographie) überprüft. Anschließend wird der Patientenfall in einer interdisziplinären Konferenz mit Kardiologen, Herzchirurgen und Anästhesisten besprochen oder eine Empfehlung bezüglich einer bestmöglichen Therapie ausgesprochen. Das Alter des Patienten, Nebenerkrankungen, seine soziale Situation werden genauso wie auch der individuelle Patientenwunsch berücksichtigt, um eine individuelle Therapieentscheidung zu gewährleisten, die jedem einzelnen Patienten gerecht wird.
Wie erfolgt der Eingriff
Mit über 60.000 Eingriffen weltweit stellt das MitraClip System zur Behandlung der Mitralklappeninsuffizienz bei Hochrisikopatienten eine sichere und effektive Therapieoption dar. Die Prozedur erfolgt unter Vollnarkose, da es wichtig ist, dass der Patient absolut ruhig liegt und sich nicht bewegt. Bei dem Verfahren des interventionellen Mitralklappen-Clippings wird über eine Leistenvene ein spezielles Kathetersystem bis in den rechten Vorhof eingeführt. Anschließend muss die Vorhofscheidewand mittels einer Nadel passiert werden (transspetale Punktion).
Der MitraClip® wird mit Hilfe des Steuerungskatheters so an der Mitralklappe platziert, dass beide Klappensegel an der Stelle der größten Undichtigkeit mit dem Clip erfasst und miteinander verbunden werden. Der Eingriff erfolgt immer unter Sichtkontrolle mittels spezieller 3D Echokardiographie.
Der Patient ist nach der Implantation sofort wieder wach und kann sich am Folgetag bereits wieder normal auf Station bewegen, wo er durch Physiotherapeuten unterstützt wird.
Verschluss des linken Vorhofohres (LAA-Verschluss)
Was ist das Vorhofohr und warum ist es wichtig?
Menschen mit Vorhofflimmern, einer Rhytmusstörung, die ca. 1,8 Millionen Patienten in Deutschland betrifft, haben ein bis zu 5-fach erhöhtes Risiko einen Schlaganfall zu erleiden. Das linke Vorhofohr (LAA, Left Atrial Appendage), eine sackartige Ausstülpung und anatomischer Bestandteil des linken Vorhofs, gilt hierbei als wichtigste Quelle von Blutgerinnseln des Herzens (kardialen Thromben), die zu kardioembolischen Schlaganfällen führen können. Um das Risiko eines Schlaganfalls bei Patienten mit Vorhofflimmern zu reduzieren, müssen diese Menschen in aller Regel lebenslang blutverdünnende Medikamente (z.B. Marcumar oder NOAKS) einnehmen. Eine solche Therapie ist allerdings ebenfalls mit einem erhöhten Blutungsrisiko – auch in lebenswichtige Organe wie z.B. das Gehirn – verbunden. Für diese Vorhofflimmer-Patienten mit deutlich erhöhtem Blutungsrisiko unter einer notwendigen Blutverdünnung hat sich der katheterinterventionelle Verschluss des linken Vorhofohres mit speziellen Schirmchen (LAA-Occludern) bewährt. So kann verhindert werden, dass im Vorhofsohr Blutgerinnsel entstehen, die Schlaganfalle oder andere embolische Gefäßverschlüsse auslösen.
Wie erfolgt ein interventioneller Verschluss des linken Vorhofohres
Bereits am Aufnahmetag zuvor, klären wir mittels eines TEE (transösophageales Echokardiogramm, link Bildgebbung) ob die Voraussetzung für eine Implantation, wie beispielsweise die Freiheit von Gerinnseln im Vorhofsohr oder die erforderliche Größe des LAA, gegeben sind. Der eigentliche Eingriff erfolgt am Folgetag in unserem Katheterlabor unter leichter Sedierung und ebenfalls unter Ultraschallkontrolle. Die Prozedur dauert je nach Schwierigkeitsgrad ca. eine Stunde.
Ein spezielles Schirmchen wird über eine Schleuse über die Leiste in den linken Vorhof vorgebracht und in das Vorhofohr eingeführt und anschließend dort aufgespannt, so dass der Eingang des Vorhofohres verschlossen wird. Das Schirmchen wächst im Verlauf ein und wird von Gefäßinnenhaut überzogen.
Welche Vorteile hat der Vorhofsohrverschluss für unsere Patienten?
Insbesondere Patienten mit sehr hohem Blutungsrisiko unter einer Blutverdünnung profitieren von dem Eingriff. Nach einer erfolgreichen LAA-Occluder-Implantation kann im Verlauf die blutverdünnende Medikation reduziert oder sogar ganz beendet werden. Dadurch sinkt die Rate von Blutungen bei diesen Risikopatienten erheblich, und das Schlaganfall-Risiko ist vergleichbar gering mit der effektiven Antikoagulation. Der stationäre Aufenthalt ist kurz und beträgt bei unkompliziertem Verlauf ca. 3 Tage.
PFO / ASD
Was ist ein PFO?
Bei einigen Menschen kommt es während der Herzentwicklung zu einem unvollständigen Verschluss der Scheidewand zwischen rechtem und linkem Vorhof.
Autopsie-Studien und echokardiographische Untersuchungen zeigen, dass zwischen 20% und 25% der gesunden Bevölkerung ein sogenanntes offenes Foramen ovale (Patent Foramen Ovale = PFO) aufweisen. Dies spielt zwar für den Kreislauf in den meisten Fällen keine Rolle, da die Menge des Bluts klein ist, das durch diese Öffnung tritt und dadurch nicht in der Lunge aufgefrischt werden kann.
Es gibt jedoch Patienten, die aufgrund dieser Verbindung zwischen der rechten und linken Herzhöhle einen Embolien in Form von Schlaganfällen oder anderweitigen Gefäßverschlüssen bekommen. Hierbei bilden sich im venösen Kreislaufsystem kleine Gerinnsel, die in der Regel durch die Lunge abgebaut werden. Bei einem PFO können diese Gerinnsel den Lungenkreislauf umgehen und direkt in das arterielle Gefäßsystem gelangen und dort zu Gefäßverschlüssen führen (beispielsweise ein Schlaganfall).
Wie diagnostiziert man ein PFO?
Die Methode der Wahl um ein PFO zu diagnostizieren ist der Herzultraschall über die Speiseröhre (transösophageale Echokardiographie, TEE) (Link Bildgebung). In unserer Klinik führen wir diese Untersuchung immer in moderner 3D Farbdopplertechnik durch. Gleichzeitig wird eine Glukoselösung in eine Vene gespritzt, um zu prüfen, ob Blut durch die Vorhofscheidewand durchtritt.
Wie erfolgt ein interventioneller PFO Verschluss?
Der Verschluss des PFO erfolgt dabei anhand einer Herzkatheteruntersuchung. Durch das Einsetzen eines „Schirmchens“ oder Occluders auf die Öffnung wird die Gefahr beseitigt.
Das Schirmchen wächst innerhalb weniger Monate ein und verschließt hierdurch das PFO. Die beiden Herzvorhöfe sind dann vollständig voneinander getrennt. Durch diesen Verschluss können keine Blutgerinnsel mehr durch das PFO hindurch und die Gefahr für einen weiteren Schlaganfall kann reduziert werden.
Welche Vorteile hat der PFO-Verschluss für unsere Patienten?
Zum einen erreichen wir mit dem PFO-Verschluss eine Reduzierung des Risikos, einen weiteren Schlaganfall zu bekommen. Des Weiteren ist eine Operation am offenen Herzen nicht notwendig, da der interventionelle PFO Verschluss eine sichere Methode ist und zu einer sehr hohe Rate eines vollständigen und zuverlässigen Verschlusses des PFO führt.
Was ist ein ASD?
Besteht einen komplette Öffnung zwischen beiden Vorhöfen vor, die nichts mit einem PFO zu tun hat, sprechen wir von ein einem Atrium Septum Defekt (ASD). Die Ursache liegt ebenfalls in der Zeit der frühen Herzentwicklung. Anders als beim PFO kommt es je nach Größe des Defekts zu einem deutlich größeren Übertritt von Blut aus dem linken Vorhof in den rechten Vorhof. Dies führt über längere Zeit zu einer erheblichen Belastung des rechten Herzens und der Lungengefäße. Es steigt hierbei die Gefahr für ein Rechtsherzschwäche und die Entwicklung eines Lungenhochdrucks.
Wie diagnostiziert man ein ASD?
Zeichen für einen ASD kann man bereits beim Herzultraschall über die Brustwand sehen (transthorakale Echokardiographie). Etwas genauer ist jedoch der Herzultraschall über die Speiseröhre (transösophageale Echokardiographie, TEE). In unserer Klinik führen wir diese Untersuchung immer in moderner 3D Farbdopplertechnik durch und bestimmen gleichzeitig die Menge des Blutes, was durch die Vorhofscheidewand fließt.
Wie erfolgt ein interventioneller ASD-Verschluss?
Der Verschluss eines ASD erfolgt ähnlich wie beim PFO-Verschluss anhand einer Herzkatheteruntersuchung durch das Einsetzen eines „Schirmchens“ oder Occluders auf die Öffnung der Vorhofscheidewand. Das Schirmchen wächst innerhalb weniger Monate ein und verschließt hierdurch den ASD. Die beiden Herzvorhöfe sind dann vollständig voneinander getrennt.
Welche Vorteile hat der ASD-Verschluss für unsere Patienten?
Eine Operation am offenen Herzen ist nicht notwendig, da der interventionelle ASD Verschluss eine sichere Methode ist und zu einer sehr hohen Rate eines vollständigen und zuverlässigen Verschlusses des ASD führt.
Sind alle Patienten für einen kathetergestützten ASD-Verschluss geeignet?
In seltenen Fällen tritt die Situation ein, dass der Septumdefekt sehr nah an den AV-Klappen des Herzens liegt oder gleichzeitig Fehlanlagen der Klappen vorliegen. Hierbei kann eine Verankerung des Schirmchens schwierig sein, so dass eine erfolgreiche Implantation in Ausnahmefällen nicht möglich ist. Daher ist eine Voruntersuchung wie oben beschrieben mittels Herzultraschall über die Speiseröhre notwendig.
Komplexe Koronarinterventionen mit intravaskulärer Bildgebung (z.B. IVUS) und koronarer Flussmessung (FFR, iFR, RFR)
Sowohl die Wiedereröffnung chronischer Verschlüsse als auch die Stentimplantation an wichtigen Stellen von Koronararterien wie dem „Linken Hauptstamm“, Bifurkationen (Aufzweigungen), längerstreckigen oder verkalkten Engstellen stellen komplexe Koronarinterventionen dar. Die Verwendung von Systemen zur intravaskulären Bildgebung (Darstellung der Koronargefäße von innerhalb der Gefäße heraus) zeigt in mehreren Studien eine Verbesserung der Ergebnisse der Eingriffe. Hier konnten z.B. im Langzeitverlauf die Raten an einer erneuten Intervention der Läsion („target lesion failure“) und des kardial bedingten Versterbens („cardiac death“) verringert werden. Daher werden in unserer Klinik standardmäßig intravaskuläre Bildgebungs-Systeme wie das IVUS System zur Darstellung der Läsionen verwendet, um ein bestmöglichstes Resultat nach Stentimplantation zu erzielen.
Die Qualität der Intervention wird weiter verbessert durch funktionelle Messungen, wie die FFR-Messung (fractional flow reserve). Hierbei werden koronare Engstellen auf ihre hämodynamische Relevanz untersucht. Hierbei kann bestimmt werden, ob eine Engstelle überhaupt behandelt werden muss oder ob eine Stentimplantation vermieden werden kann. Dies erfolgt gleichzeitig während der Herzkatheteruntersuchung und dauert nur wenige Minuten.
Geschützte Koronarintervention ("Protected PCI")
Bei einigen Patienten befinden sich die Engstellen der Koronargefäße an einer bedeutsamen Stelle. Hierbei ist meist der Stamm der linken Koronararterie betroffen, der etwa 2/3 des gesamten Herzmuskels mit Blut versorgt. Daher sind Eingriffe in diesem Bereich mit einem etwas erhöhtem Risiko verbunden. Je nach Anatomie der Engstelle, Herzleistung, Begleiterkrankungen und Patientenwunsch werden diese Befunde im Team besprochen. bei der Entscheidung, die Engstellen mittels Herzkatheter zu versorgen, kann zur kurzzeitigen Unterstützung eine kardiale Mikroaxialpumpe (Impella®) verwendet werden, die die Herzleistung während des Eingriffs unterstützt, wodurch die gesamte Prozedur sicherer verläuft. Nach Beendigung der Untersuchung wird die Unterstützungspumpe noch im Herzkatheterlabor entfernt und die Punktionsstelle mittels besonderem Naht-Verschlusssystems verschlossen. In der Regel können die Patienten nach 1-2 Tagen die Klinik wieder verlassen.
Spezialsprechstunden
Alle Spezialsprechstunden, die von Ärzten unserer Klinik angeboten werden, finden Sie hier